Щитовидная железа и холестерин: связь, которую упускают
Холестерин повышен. Врач назначает статины. Логика прямая: ЛПНП высокий — нужно снижать.

А если причина повышения — не в липидах, а в щитовидной железе?
Тиреоидные гормоны — прямые регуляторы холестеринового обмена. Когда щитовидная железа работает недостаточно, ЛПНП растёт. Не потому что вы едите много жира. А потому что печень теряет способность его утилизировать.
У 5-10% населения щитовидная железа работает вяло, но формально — в «норме». Это субклинический гипотиреоз. Он не болит, не даёт ярких симптомов. Но холестерин он поднимает.
Главное:
- [Буллит 1: Суть]
- [Буллит 2: Механизм]
- [Буллит 3: Вывод]
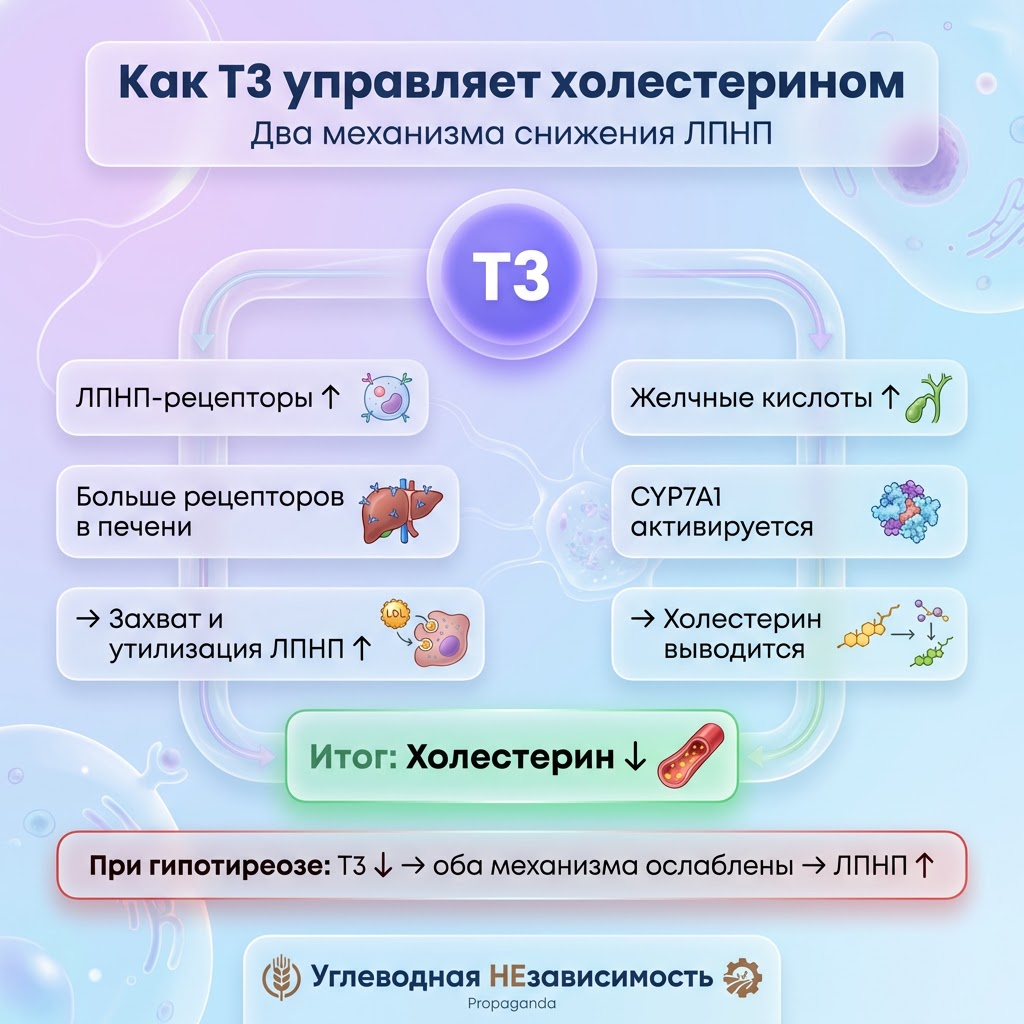
Как Т3 управляет холестерином
Трийодтиронин (Т3) — активная форма тиреоидного гормона. Именно он определяет скорость метаболизма. И именно он контролирует два ключевых механизма обмена холестерина в печени.
Механизм 1: ЛПНП-рецепторы.
Т3 стимулирует экспрессию рецепторов липопротеинов низкой плотности (ЛПНП) на поверхности гепатоцитов. Больше рецепторов — больше ЛПНП захватывается из крови и утилизируется (Duntas LH, Thyroid, 2002).
Когда Т3 снижается — рецепторов становится меньше. ЛПНП задерживается в кровотоке. Уровень растёт.
Механизм 2: синтез желчных кислот.
Т3 активирует фермент CYP7A1 — ключевой этап превращения холестерина в желчные кислоты. Это основной путь выведения холестерина из организма. Низкий Т3 — замедленная конверсия — холестерин накапливается (Rizos CV et al., J Lipid Res, 2011).
Существует и третий фактор: Т3 стимулирует ГМГ-КоА-редуктазу — тот самый фермент, который блокируют статины. Но поскольку Т3 одновременно ускоряет выведение холестерина через желчь, итоговый эффект — снижение холестерина в крови.
Когда щитовидная железа работает нормально — система в балансе. Когда Т3 падает — баланс сдвигается в сторону накопления.
Субклинический гипотиреоз: тихая эпидемия
Субклинический гипотиреоз — это состояние, при котором ТТГ (тиреотропный гормон) повышен (4.5-10 мЕд/л), а свободный Т4 остаётся в пределах нормы (12-22 пмоль/л).
Распространённость: 5-10% взрослого населения. Среди женщин старше 50 лет — до 15%. По данным NHANES, большинство случаев не диагностированы (Garber JR et al., Thyroid, 2012).
Симптомы размыты: усталость, сухость кожи, набор веса, зябкость. Всё списывается на возраст и стресс. Но при этом в крови уже идут изменения.
Метаанализ Rodondi N et al. (JAMA, 2010) объединил данные 11 проспективных когорт — более 55 000 участников. Результат: субклинический гипотиреоз при ТТГ > 7 мЕд/л ассоциирован с повышенным риском ишемической болезни сердца и сердечно-сосудистой смертности. При ТТГ 7-10 мЕд/л риск ИБС увеличивался на 40-89% в зависимости от когорты.
Что происходит с липидами при субклиническом гипотиреозе:
- Общий холестерин: повышение на 0.3-0.5 ммоль/л
- ЛПНП: повышение на 0.2-0.4 ммоль/л
- Триглицериды: тенденция к повышению
- ЛПВП: без значимых изменений или снижение
Человек приходит к терапевту с ЛПНП 4.2 ммоль/л. Получает статины. Но если причина — в ТТГ 8 мЕд/л, статины лечат следствие, а не причину.

ТТГ > 2.5 мЕд/л — серая зона
Формальная верхняя граница ТТГ в большинстве лабораторий — 4.0-4.5 мЕд/л. Но ряд исследований показывает: ассоциация с повышенным ЛПНП начинается раньше.
В исследовании Asvold BO et al. (Arch Intern Med, 2007) на норвежской когорте HUNT (более 30 000 участников без заболеваний щитовидной железы) обнаружена линейная связь между ТТГ и уровнем общего холестерина / ЛПНП. Связь прослеживалась уже при ТТГ > 1.5 мЕд/л и усиливалась по мере роста ТТГ — даже в пределах референсного диапазона.
Это не значит, что ТТГ 3.0 мЕд/л — патология. Это значит, что при ТТГ в верхней половине «нормы» и одновременно повышенном ЛПНП стоит задуматься: не щитовидная ли железа вносит вклад?
Клинические рекомендации Американской тиреоидной ассоциации (ATA, 2012) предлагают рассматривать ТТГ 2.5-4.0 мЕд/л как зону наблюдения, особенно при наличии антител к ТПО.
Т3 и митохондрии: энергетический контур
Тиреоидные гормоны — не только про холестерин. Т3 является одним из главных регуляторов митохондриальной функции.
Основной расход энергии (BMR). Т3 определяет скорость базального метаболизма. Он активирует разобщающие белки (UCP — uncoupling proteins) в митохондриях, увеличивая термогенез и общий расход энергии. При гипотиреозе BMR падает на 15-40% (Bianco AC, Kim BW, J Clin Invest, 2006).
Окисление жирных кислот. Т3 стимулирует бета-окисление жирных кислот в митохондриях — основной путь утилизации жира. Низкий Т3 — замедленное сжигание жира — накопление триглицеридов в крови и тканях.
Биогенез митохондрий. Т3 через ядерные рецепторы (TR-альфа, TR-бета) активирует транскрипцию генов, отвечающих за создание новых митохондрий. Меньше Т3 — меньше митохондрий — меньше энергетическая мощность клетки.
Итого: при дефиците тиреоидных гормонов клетка производит меньше энергии, хуже сжигает жир и медленнее утилизирует холестерин.
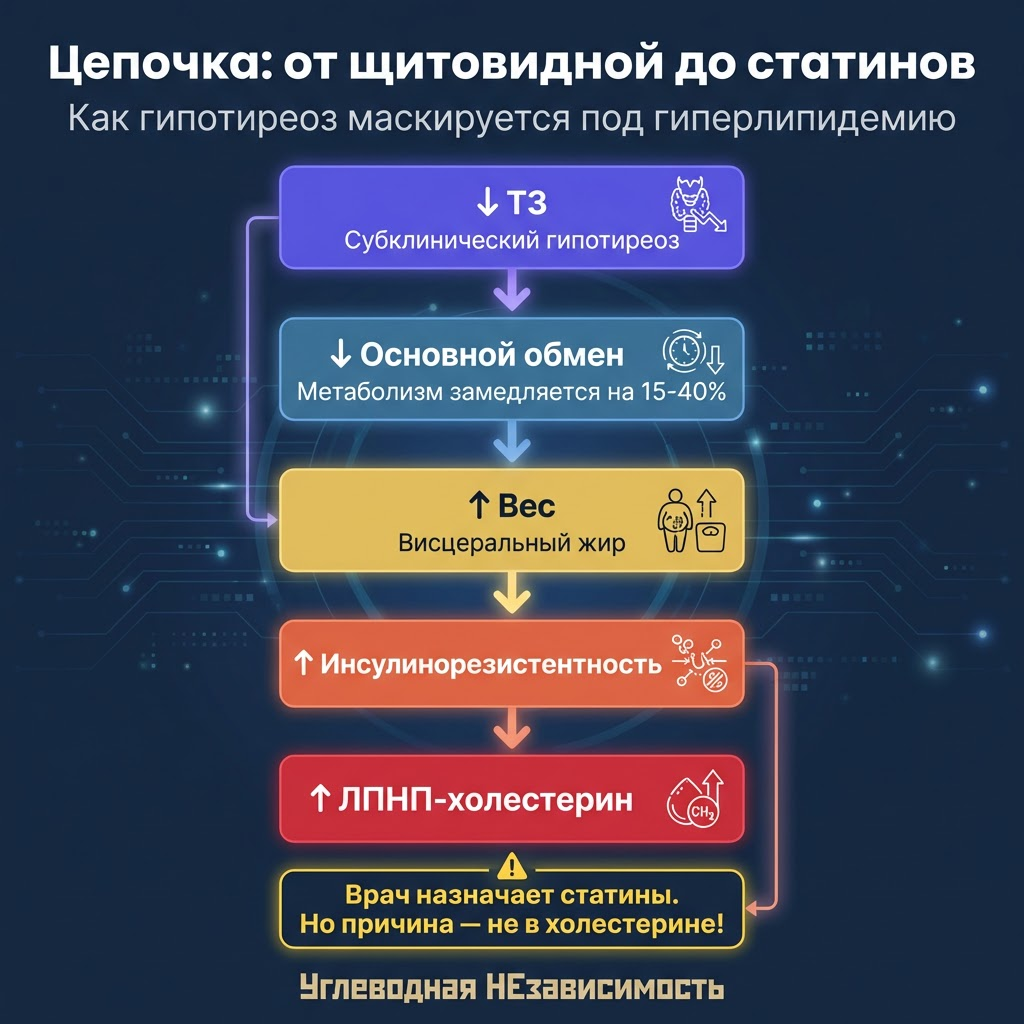
Цепочка: гипотиреоз --> метаболизм --> вес --> ИР --> липиды
Гипотиреоз запускает каскад метаболических нарушений. Не только через прямое влияние на ЛПНП-рецепторы, но и через системный метаболический сдвиг.
Цепочка выглядит так:
- Снижение Т3 --> снижение BMR на 15-40%
- Замедление метаболизма --> положительный энергобаланс при том же питании
- Набор веса --> увеличение висцерального жира
- Висцеральное ожирение --> инсулинорезистентность
- Инсулинорезистентность --> усиление печёночного синтеза ЛПОНП --> рост триглицеридов и ЛПНП
На каждом этапе — самоусиливающийся цикл. Висцеральный жир продуцирует провоспалительные цитокины (ФНО-альфа, ИЛ-6), которые дополнительно нарушают чувствительность тканей к инсулину и тиреоидным гормонам.
Результат: человек с нелеченным субклиническим гипотиреозом одновременно получает повышенный ЛПНП (прямой эффект дефицита Т3) и дисфункцию инсулина (косвенный эффект). Статины снизят ЛПНП. Но не исправят ни вес, ни инсулинорезистентность, ни метаболическое замедление.
Тиреоидит Хашимото: аутоиммунный контекст
Самая частая причина гипотиреоза в странах с достаточным потреблением йода — аутоиммунный тиреоидит (тиреоидит Хашимото).
Иммунная система вырабатывает антитела к тиреоидной пероксидазе (анти-ТПО) и тиреоглобулину (анти-ТГ). Эти антитела атакуют ткань щитовидной железы, постепенно разрушая фолликулярные клетки.
Процесс хронический и медленный. Годами человек живёт с нормальным ТТГ, но уже с повышенными антителами. Функция щитовидной железы снижается постепенно: сначала субклинический гипотиреоз, затем — манифестный.
Важный момент: анти-ТПО > 34 МЕ/мл при нормальном ТТГ — это не «всё в порядке». Это фактор риска прогрессирования в гипотиреоз. Исследование Vanderpump MPJ et al. (Clin Endocrinol, 1995) на Викхэмской когорте показало: у женщин с повышенными анти-ТПО риск развития гипотиреоза в течение 20 лет составлял 4.3% в год.
Если у пациента повышен холестерин и обнаружены анти-ТПО — это сигнал к мониторингу тиреоидной функции. Даже при текущем ТТГ в «норме».
Практика: проверь щитовидную до статинов
Перед назначением статинов по поводу повышенного ЛПНП рекомендации ATA и Европейского тиреоидного общества (ETA) предлагают исключить тиреоидную причину дислипидемии.
Минимальная панель:
- ТТГ — скрининг функции щитовидной железы
- Свободный Т4 (свТ4) — оценка активного тироксина (норма 12-22 пмоль/л)
- Свободный Т3 (свТ3) — оценка активного трийодтиронина (норма 3.1-6.8 пмоль/л)
- Анти-ТПО — маркер аутоиммунного поражения
Если ТТГ > 4.5 мЕд/л при нормальном Т4 — субклинический гипотиреоз подтверждён. Коррекция тиреоидной функции может нормализовать липидный профиль без статинов.
Если ТТГ 2.5-4.5 мЕд/л при повышенном анти-ТПО — серая зона. Требуется наблюдение каждые 6-12 месяцев.
Микронутриенты для щитовидной железы:
- Селен (55-200 мкг/день) — кофактор дейодиназ (ферментов, конвертирующих Т4 в Т3) и глутатионпероксидазы. Метаанализ Wichman J et al. (Thyroid, 2016) показал снижение анти-ТПО на фоне приёма селена при тиреоидите Хашимото.
- Йод (150-200 мкг/день) — субстрат для синтеза тиреоидных гормонов. Дефицит — самая частая причина гипотиреоза в мире.
- Цинк (15-30 мг/день) — необходим для связывания Т3 с ядерными рецепторами. Дефицит цинка снижает конверсию Т4 --> Т3.
Важно: избыток йода при Хашимото может усилить аутоиммунный процесс. Дозировку определяет врач на основании анализа мочи на йод.

Ограничения
- Субклинический гипотиреоз — не единственная причина повышенного ЛПНП. Генетика, питание, инсулинорезистентность и другие факторы также играют роль.
- Коррекция тиреоидной функции не всегда нормализует липиды полностью. Часть пациентов требует комбинированного подхода.
- Назначение левотироксина при субклиническом гипотиреозе — вопрос индивидуальный. Не все эндокринологические сообщества рекомендуют лечение при ТТГ 4.5-10 мЕд/л.
- Дозировки микронутриентов (селен, йод, цинк) зависят от индивидуального статуса и сопутствующих состояний.
- Данная статья — образовательный контент, а не медицинская рекомендация. Любые решения принимаются совместно с врачом.
Итог
- Щитовидная железа — прямой регулятор холестеринового обмена. Т3 контролирует ЛПНП-рецепторы, синтез желчных кислот и митохондриальное окисление жиров.
- Субклинический гипотиреоз (ТТГ 4.5-10 мЕд/л) поражает до 10% населения. Большинство случаев не диагностированы. При этом повышение ЛПНП на 0.2-0.4 ммоль/л и рост сердечно-сосудистого риска на 40-89% — документированные последствия.
- Статины снижают холестерин. Но если причина — в щитовидной железе, они не устраняют её. Четыре анализа — ТТГ, свТ4, свТ3, анти-ТПО — могут изменить всю стратегию лечения.
- Прежде чем снижать холестерин — проверьте, что его поднимает.
- Duntas LH. Thyroid disease and lipids. Thyroid, 2002; 12(4):287-293
- Rodondi N, den Elzen WPJ, Bauer DC et al. Subclinical hypothyroidism and the risk of coronary heart disease and mortality. JAMA, 2010; 304(12):1365-1374
- Garber JR, Cobin RH, Gharib H et al. Clinical practice guidelines for hypothyroidism in adults. Thyroid, 2012; 22(12):1200-1235
- Rizos CV, Elisaf MS, Liberopoulos EN. Effects of thyroid dysfunction on lipid profile. Open Cardiovasc Med J, 2011; 5:76-84
- Asvold BO, Vatten LJ, Nilsen TIL, Bjoro T. The association between TSH within the reference range and serum lipid concentrations in a population-based study. Eur J Endocrinol, 2007; 156(2):181-186
- Bianco AC, Kim BW. Deiodinases: implications of the local control of thyroid hormone action. J Clin Invest, 2006; 116(10):2571-2579
- Vanderpump MPJ, Tunbridge WMG, French JM et al. The incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey. Clin Endocrinol, 1995; 43(1):55-68
Анализ: Углеводная НЕзависимость
Тестовый период: персональный контент
Мы запускаем тестирование персонального канала — подборка научных материалов по вашему состоянию, анализам и целям. Не диагностика и не лечение — это образовательный контент, подобранный под вас.
Тестовый период — бесплатно. Напишите: @stopugly_bot




