Lp(a): скрытый генетический фактор, который не проверяет почти никто
У вас нормальный холестерин. Нормальные триглицериды. Нормальный сахар. Врач говорит: «Всё отлично». А через 5 лет — инфаркт.
Как это возможно? Один из ответов — липопротеин(а). Lp(a). Частица, которую не включают в стандартную липидограмму. Которая на 90% определяется генетикой. Которую нельзя снизить ни диетой, ни физическими нагрузками. И которая повышает риск инфаркта, инсульта и стеноза аортального клапана в 3-4 раза.
У каждого третьего человека уровень Lp(a) повышен. У большинства его никогда не измеряли.
Главное:
- Lp(a) — генетически фиксированный фактор кардиориска: уровень задан к 5 годам и не меняется в течение жизни
- Повышенный Lp(a) есть у ~33% населения, но стандартная липидограмма его не включает
- Ключевое открытие: риск Lp(a) резко возрастает только при метаболическом нездоровье — у метаболически здоровых людей с низким соотношением талия/бёдра высокий Lp(a) не повышает кардиориск
Что такое Lp(a)
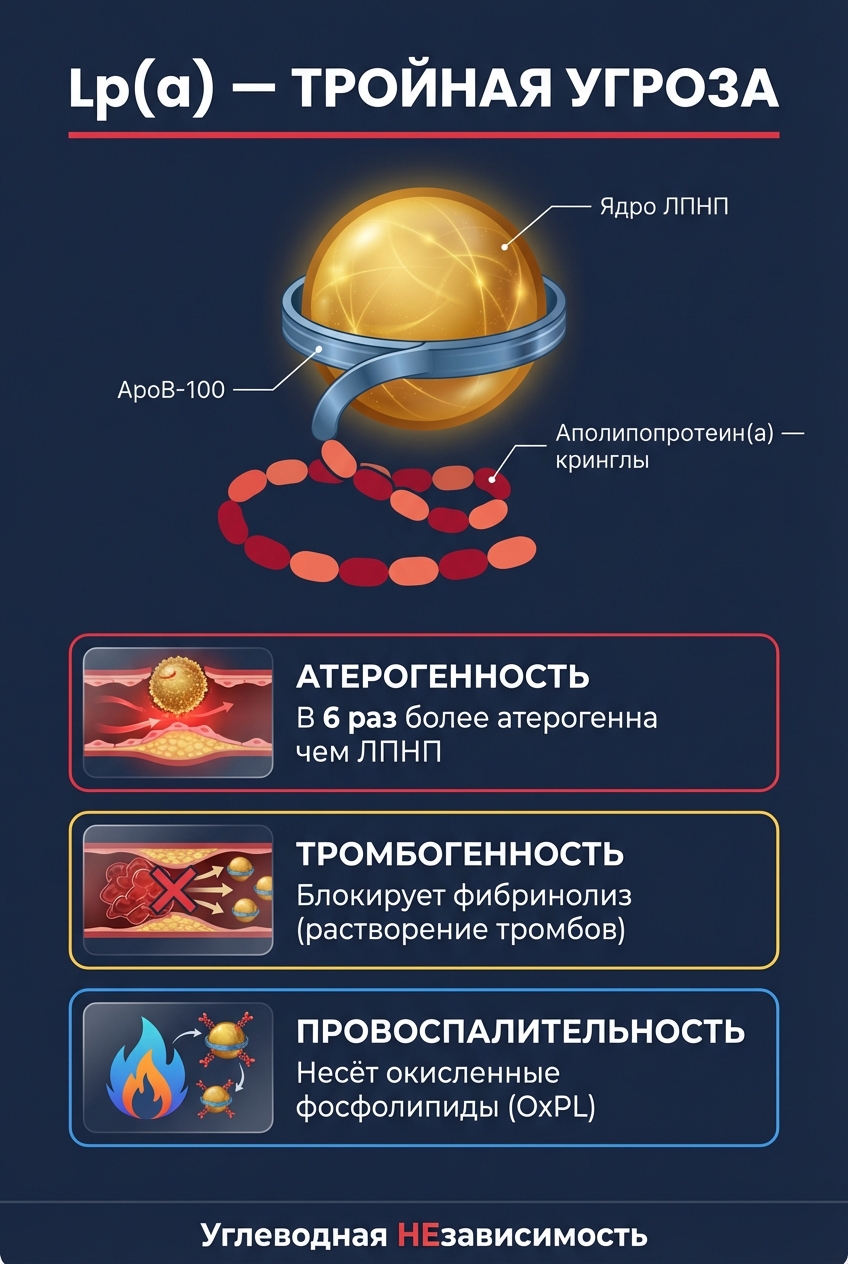
Липопротеин(а) — это модифицированная частица ЛПНП. У неё такое же холестериновое ядро и тот же белок апоВ-100, но с дополнительным «хвостом» — аполипопротеином(а), или апо(а).
Этот хвост — длинная, липкая, канатоподобная структура из повторяющихся петель, называемых кринглами (название — от датской выпечки, по форме напоминающей эти белковые петли). Ключевой участок — крингл IV типа 2. Его количество повторов варьирует от человека к человеку:
- Мало повторов → белок короче → печень выпускает больше частиц → Lp(a) в крови выше
- Много повторов → белок длиннее и громоздче → печень выпускает меньше → Lp(a) ниже
Эволюционно апо(а) произошёл от плазминогена — белка, который растворяет тромбы. Апо(а) до сих пор похож на плазминоген структурно, но функцию потерял. Вместо этого он конкурирует с настоящим плазминогеном за связывание на поверхности тромба — и блокирует его растворение.
Результат: одна частица Lp(a) несёт тройную угрозу.
1. Атерогенность. Lp(a) проникает в стенку сосуда и накапливается в местах повреждения эндотелия. Как и обычные ЛПНП, она доставляет холестерин в субинтиму. Но Lp(a) в 6 раз более атерогенна, чем обычная частица ЛПНП — из-за дополнительных свойств апо(а).
2. Тромбогенность. Конкурируя с плазминогеном, Lp(a) подавляет фибринолиз — естественное растворение тромбов. Это означает: если тромб уже начал формироваться на поверхности бляшки, Lp(a) замедляет его разрушение.
3. Провоспалительность. Lp(a) несёт на своей поверхности окисленные фосфолипиды (OxPL), которые активируют воспалительные каскады в сосудистой стенке. Это усиливает и атерогенез, и нестабильность уже существующих бляшек.
Генетика: уровень задан с детства
Ген LPA на 6-й хромосоме определяет, сколько Lp(a) синтезирует ваша печень. Наследование — аутосомно-кодоминантное: по одной копии от каждого родителя, обе работают. Если хотя бы один родитель несёт высокопродуктивный вариант — уровень Lp(a) может быть значительно повышен. Если оба — экстремально высоким.
Уровень Lp(a) устанавливается к 5 годам и остаётся стабильным в течение всей жизни.
Диета, физические нагрузки, снижение веса — всё это практически не влияет на Lp(a). Производство генетически жёстко запрограммировано. Это принципиальное отличие от ЛПНП, триглицеридов и большинства других липидных маркеров.
Кого тестировать
Европейское общество кардиологов рекомендует: каждому взрослому — хотя бы один раз в жизни (ESC/EAS Guidelines, 2019).
Национальная липидная ассоциация США выделяет три группы повышенного приоритета:
- Личная или семейная история преждевременных сердечно-сосудистых событий
- Родственники первой линии с повышенным Lp(a)
- Семейная гиперхолестеринемия или ЛПНП >= 4.9 ммоль/л
Пороговые значения риска
| Уровень | Категория |
|---|---|
| > 30 мг/дл (62 нмоль/л) | Умеренно повышенный риск |
| > 50 мг/дл (105 нмоль/л) | Клинически значимое повышение |
| > 90 мг/дл (190 нмоль/л) | Выраженно повышенный риск |
Важно: Lp(a) измеряется в мг/дл (масса) или нмоль/л (количество частиц). Эти единицы не взаимозаменяемы — предпочтительны нмоль/л, поскольку частицы разного размера несут разное количество холестерина.
В крупном американском исследовании (>500 000 человек) уровень Lp(a) выше 30 мг/дл обнаружили примерно у каждого третьего. Не редкость — просто редко измеряют.
Почему об этом молчат
Lp(a) не входит в стандартную липидограмму. Причина проста: до недавнего времени не существовало одобренных препаратов, которые бы его эффективно снижали. Нет лекарства — нет клинического смысла в скрининге. Так рассуждает система.
Статины — самый назначаемый класс липидных препаратов — не снижают Lp(a). Более того, метаанализ Tsimikas et al. (European Heart Journal, 2020, n=5 256) показал: статины значимо повышают уровень Lp(a) в плазме. В канадском издании справочника о побочных эффектах это указано. В американском — нет.
Есть и ещё одна проблема. Когда у пациента на статинах ЛПНП остаётся «упорно высоким», часть этого «холестерина ЛПНП» на самом деле может быть холестерином Lp(a), который стандартный анализ не разделяет. Врач увеличивает дозу статина. Lp(a) растёт дальше.
Продолжение в премиум-разделе
Это сокращенная версия статьи.
В продолжении:
- Главное открытие: метаболическое здоровье определяет риск (Kiechl + MESA)
- Механизм повреждения сосудов: BH4/eNOS/NO и каскад окислительного стресса
- Парадокс низкого Lp(a) и данные по долголетию
- Новые препараты (siRNA и другие): что уже известно и чего пока нет
- Практические шаги: что делать уже сейчас при высоком Lp(a)
- Ограничения данных и итоговая стратегия
Полная версия и аудио-версия доступны в премиуме:



