Диабет 2 типа начинается не только с сахара: что показал обзор 2025 года про кишечник и митохондрии
В декабре 2025 года в журнале Biomedicine & Pharmacotherapy вышел большой обзор: The role of gut dysbiosis and mitochondrial dysfunction in type 2 diabetes (Yu X. et al., 2025).
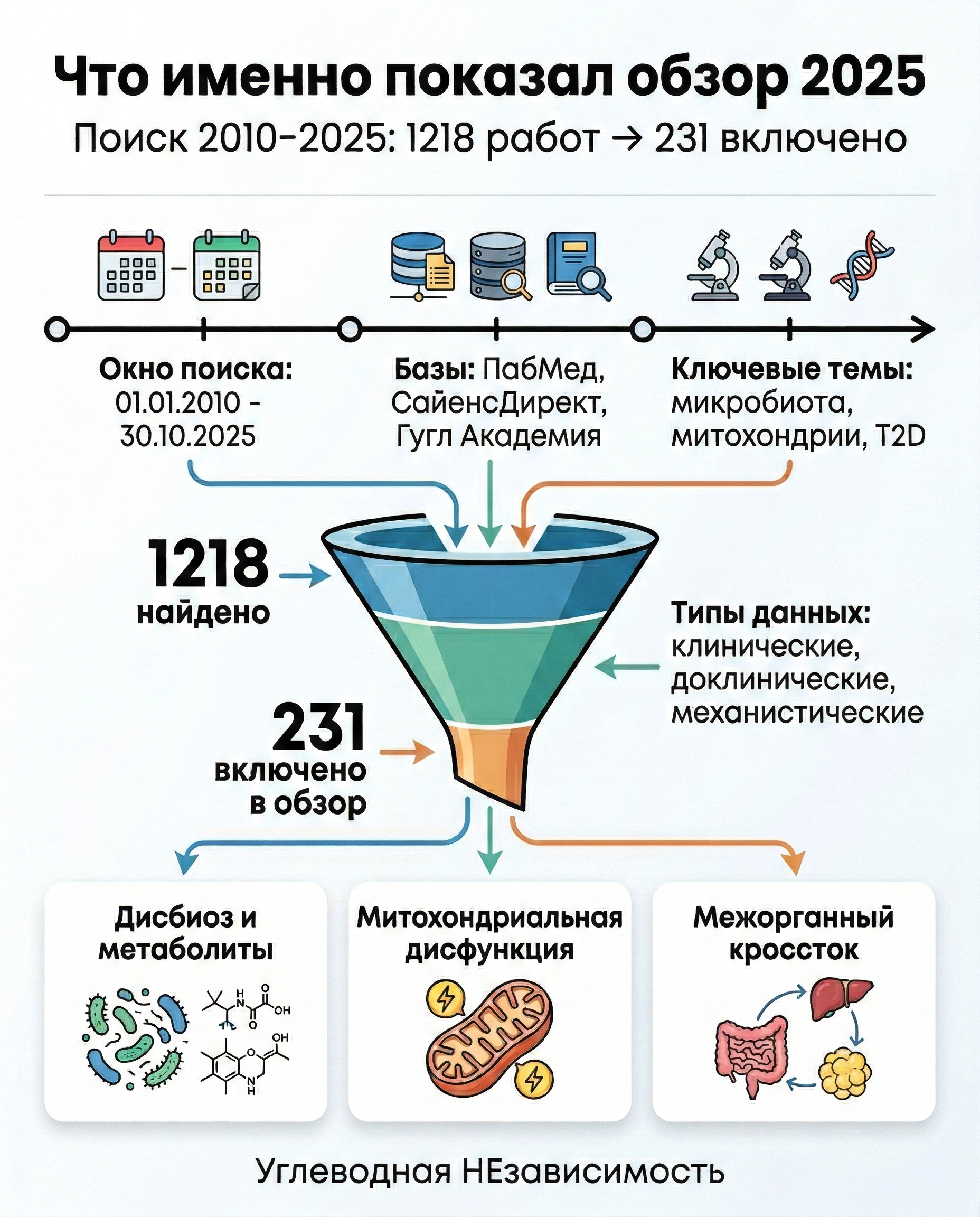
Это не одно исследование на 100-200 человек, а карта всей темы:
- просмотрено 1218 публикаций;
- в финальный анализ включено 231 источник;
- окно поиска: с 1 января 2010 по 30 октября 2025.
Главная идея обзора: диабет 2 типа - это не только проблема глюкозы. Это системная поломка по оси:
микробиота кишечника -> микробные метаболиты -> митохондрии в органах -> инсулинорезистентность и воспаление.
Что меняется в кишечнике при диабете 2 типа
Авторы собрали данные из разных стран и когорт. Полного "универсального микробиомного отпечатка" нет, но повторяются одни и те же тренды:
- чаще снижаются бактерии, связанные с выработкой бутирата (например, Faecalibacterium prausnitzii, Roseburia);
- чаще растут условно неблагоприятные группы (в ряде работ - Proteobacteria, Prevotella, отдельные LPS-продуцирующие штаммы);
- изменения микробиоты связаны с признаками инсулинорезистентности, эндотоксемии, системного воспаления.
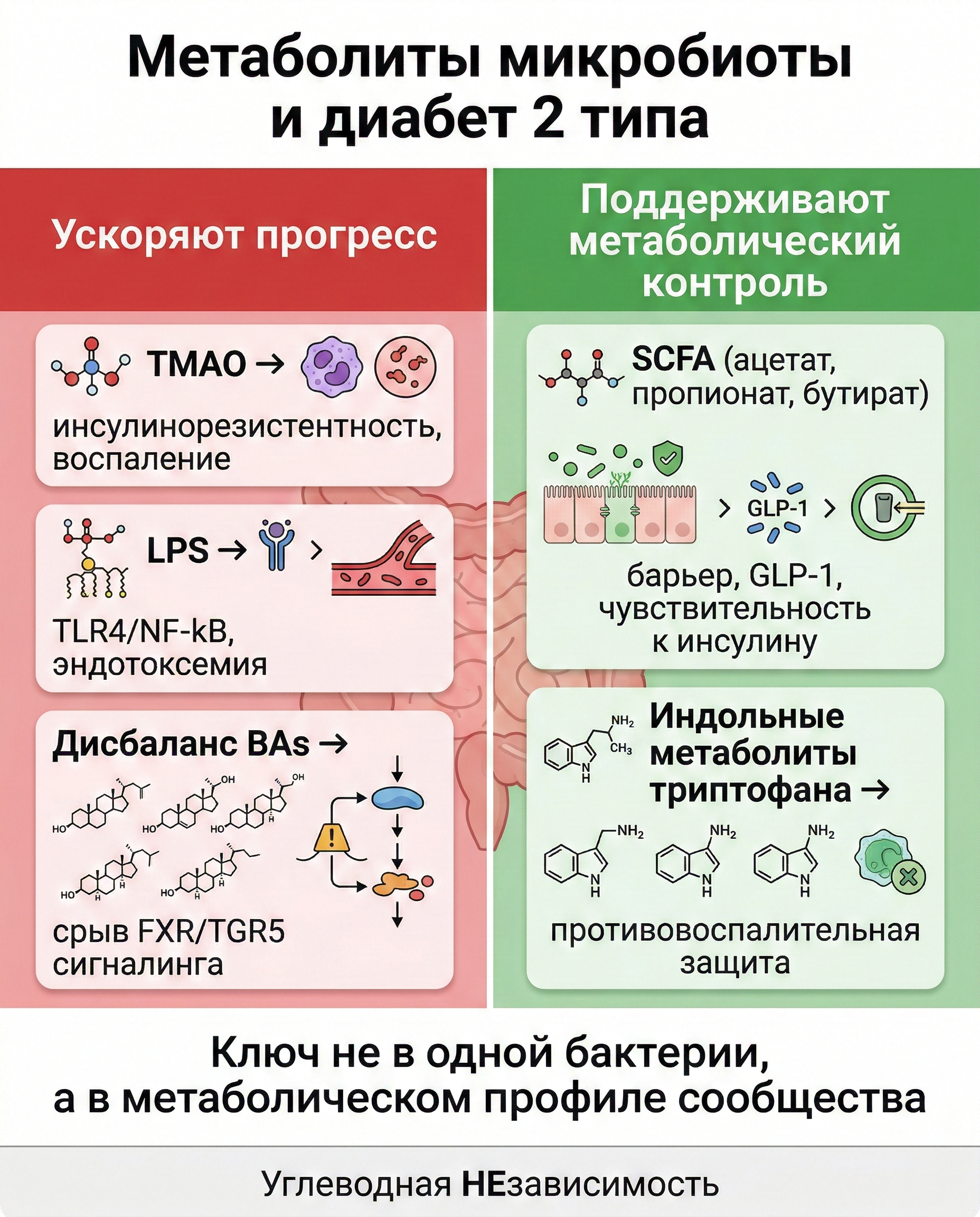
Важно: авторы не утверждают, что есть "одна плохая бактерия". Картина всегда экосистемная: сообщество, его метаболиты и реакция организма.
Ключевой механизм: не бактерии сами по себе, а их метаболиты
Обзор выделяет 5 больших метаболических веток.
1) TMAO
- образуется из пищевых субстратов через микробный TMA и печеночный FMO3;
- ассоциирован с инсулинорезистентностью, воспалением и кардиометаболическим риском.
2) Желчные кислоты (BAs)
- через рецепторы FXR и TGR5 влияют на глюкозный обмен, GLP-1, инсулиновую чувствительность;
- при дисбиозе эта регуляция ломается.
3) LPS (липополисахарид)
- усиливает метаболическую эндотоксемию;
- активирует TLR4/NF-kB и провоспалительные каскады;
- ухудшает инсулиновый сигнал.
4) SCFA (ацетат, пропионат, бутират)
- поддерживают барьер кишечника;
- уменьшают воспаление;
- улучшают чувствительность к инсулину и гормональный ответ (GLP-1, PYY).
5) Метаболиты триптофана
- часть метаболитов работает как защитная противовоспалительная ветка (в том числе через IL-10/NRF2);
- часть веток (через кинурениновый путь) может ухудшать метаболический контроль.
Что происходит с митохондриями: 4 оси поломки
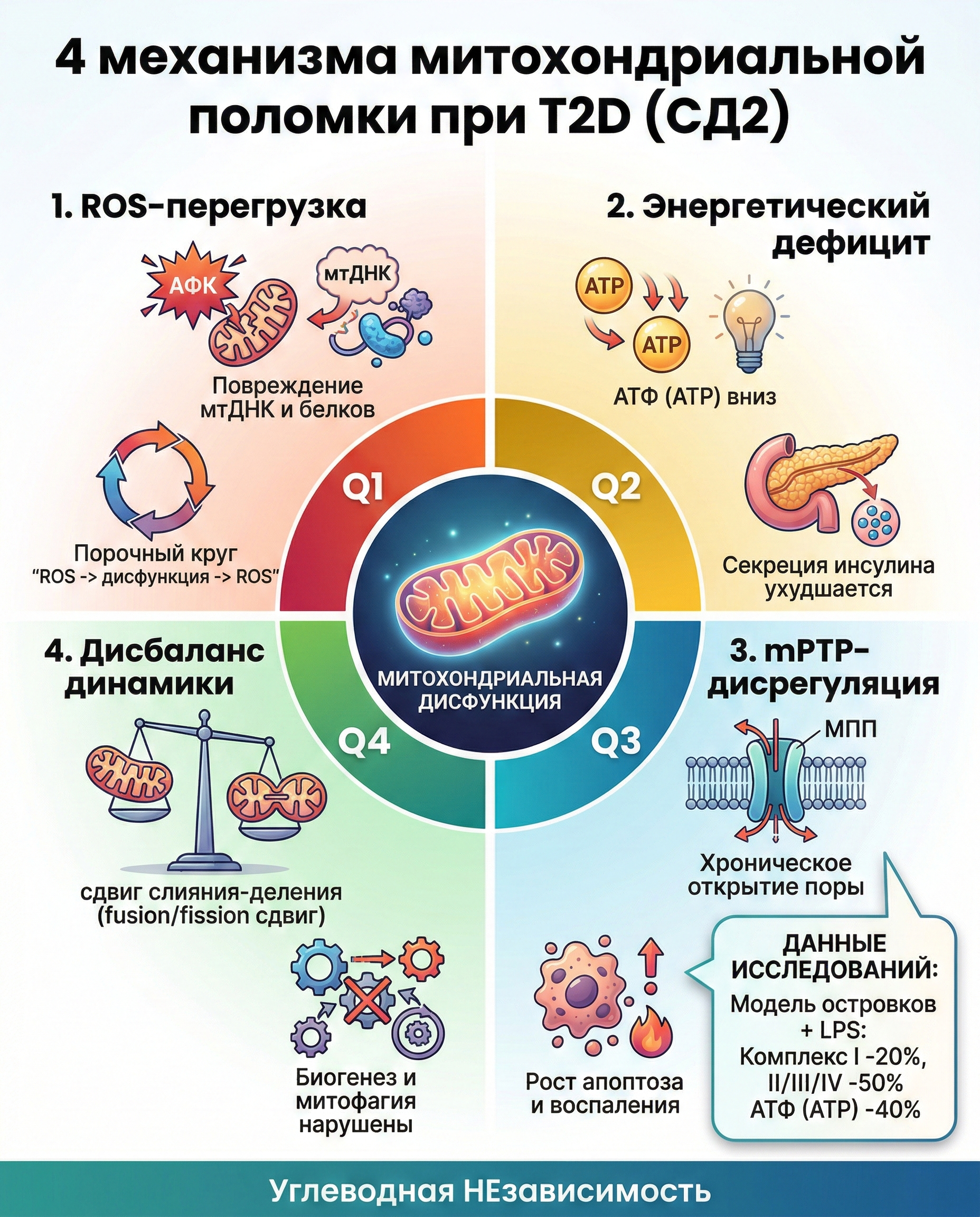
Вторая половина обзора посвящена митохондриальной биологии при T2D. Авторы выделяют 4 повторяющихся механизма:
1) ROS-перегрузка и окислительный стресс
- избыток ROS повреждает белки, липиды, mtDNA;
- формируется порочный круг: поврежденные митохондрии -> еще больше ROS.
2) Срыв энергетики
- меньше ATP, хуже секреция инсулина;
- нарушается связь с гормональными и нейрометаболическими сигналами.
3) Переходная пора митохондрий (mPTP)
- при хроническом открытии mPTP растет риск апоптоза/некроза клеток;
- усиливается хроническое воспаление.
4) Нарушение динамики сети
- дисбаланс fusion/fission, снижение биогенеза и дефект митофагии;
- в тканях чаще наблюдаются более фрагментированные митохондрии.
Один из самых наглядных численных фрагментов обзора: в модели островков под действием LPS описано
- примерно -20% активности комплекса I,
- примерно -50% активности комплексов II/III/IV,
- примерно -40% ATP.
Это хорошо показывает, как воспалительный сигнал может переводиться в энергетический провал бета-клетки.
Межорганный кроссток: почему диабет нельзя лечить "по одному анализу"
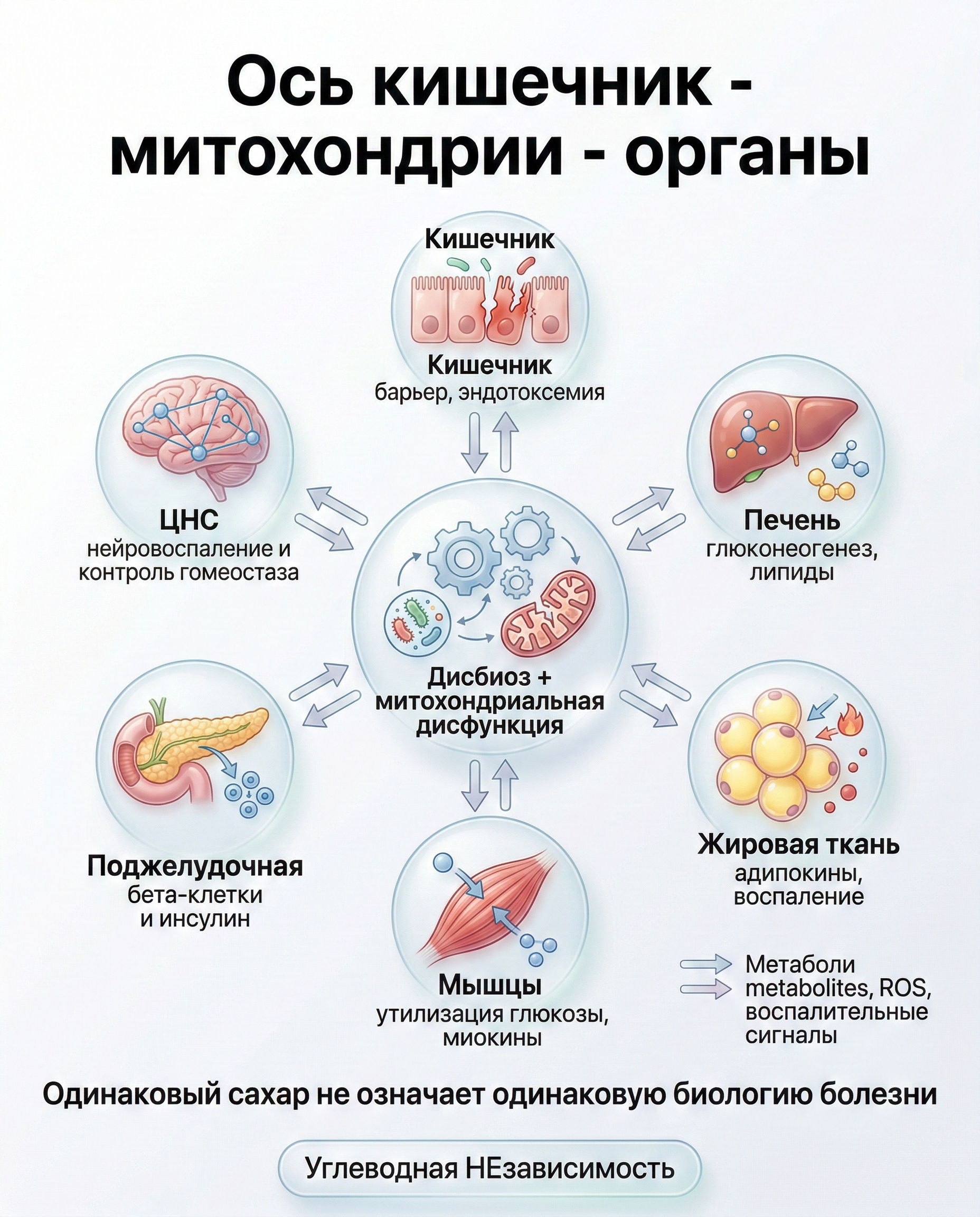
Сильная сторона обзора - разбор не одного органа, а сети:
- кишечник: дисбиоз, барьер, эндотоксемия;
- жировая ткань: сигналы лептина/адипонектина, воспаление;
- печень: глюконеогенез, липидный обмен, реакция на желчные кислоты;
- мышцы: утилизация глюкозы, миокины, энергетика;
- поджелудочная: выживаемость и функция бета-клеток;
- ЦНС: нейровоспаление и нейрометаболические контуры, которые тоже влияют на гликемию.
Именно поэтому в клинике часто видим одинаковый HbA1c, но разный "биологический сценарий" болезни у двух людей.
Что с терапией: куда реально движется поле
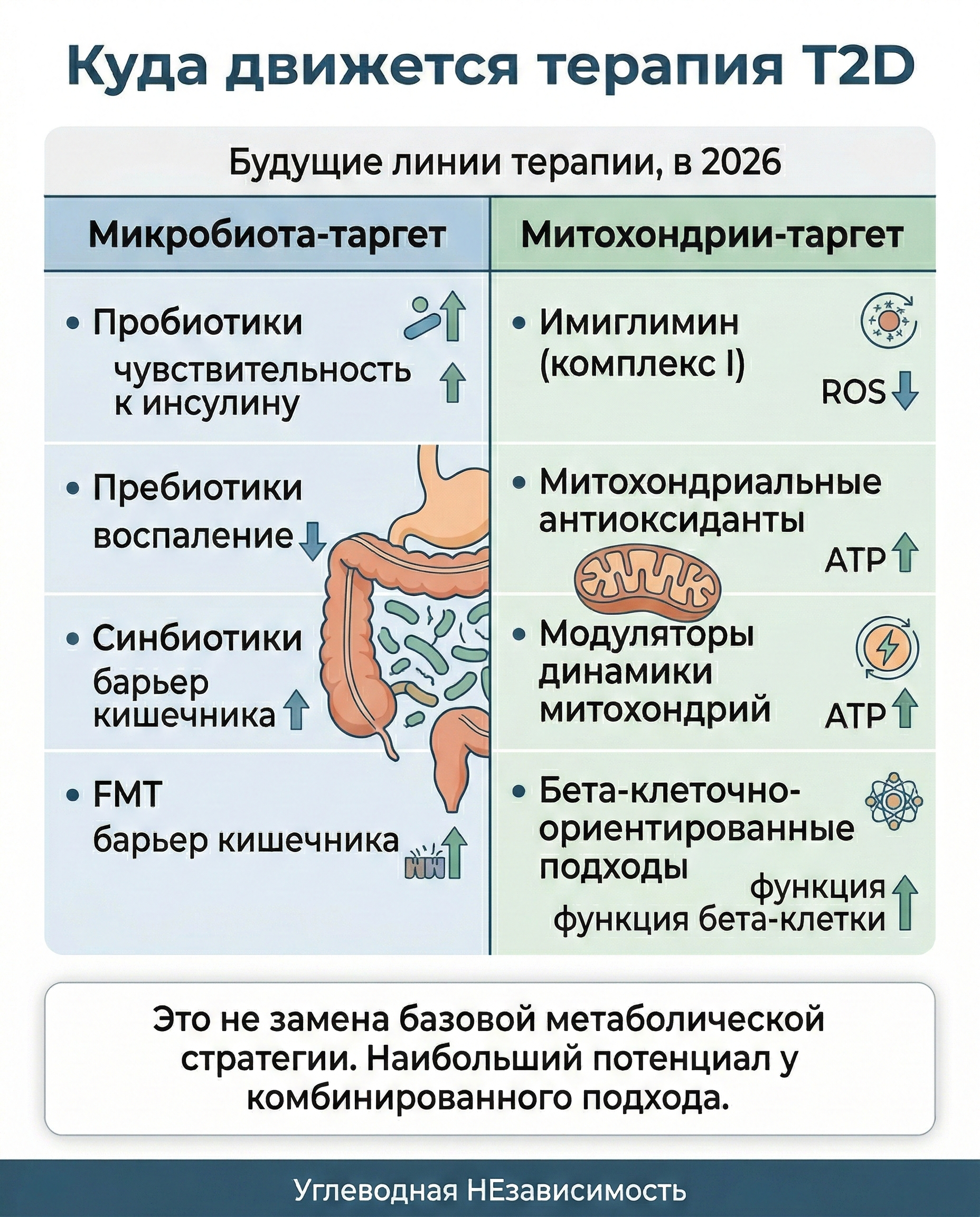
Авторы отдельно суммируют подходы, которые уже обсуждаются как таргетные:
Ветка "микробиота"
- пробиотики;
- пребиотики;
- синбиотики;
- FMT (трансплантация фекальной микробиоты).
Ветка "митохондрии"
- молекулы, влияющие на комплекс I (в обзоре отдельно обсуждается imeglimin и завершенные III фазы);
- митохондриальные антиоксиданты;
- модуляторы динамики митохондрий;
- подходы с акцентом на бета-клетку.
Это не означает, что "новая таблетка все закроет". Скорее наоборот: обзору очень хорошо удается показать, что победить T2D одним механизмом сложно.
Практический вывод для читателя StopUgly
Если переводить обзор на прикладной язык, то фокус должен быть двойным:
- снижать воспалительную нагрузку и кишечную эндотоксемию;
- поддерживать митохондриальную функцию тканей, а не только "сбивать сахар".
Что обычно входит в такую стратегию:
- контроль ультрапереработанной еды и избытка сахаров;
- регулярная мышечная нагрузка (силовая + аэробная);
- питание с достаточным количеством пищевых волокон;
- сон и циркадный режим;
- работа с инсулинорезистентностью на ранних этапах.
Ограничения обзора (важно)
Чтобы не перепродавать выводы, нужно честно зафиксировать ограничения:
- это обзор литературы, а не новое РКИ;
- часть механистических данных получена на животных/клеточных моделях;
- по многим интервенциям еще нет жестких исходов уровня "инфаркты/смертность";
- микробиом сильно зависит от популяции, диеты, географии и лекарств.
То есть модель очень сильная биологически, но клиническая реализация еще развивается.
Итог
Обзор Yu et al., 2025 хорошо упаковывает то, что в клинике уже чувствуется:
- диабет 2 типа - это болезнь системной коммуникации;
- ось "кишечник - митохондрии" дает объяснение, почему воспаление, жир в печени, утомляемость, инсулинорезистентность и гипергликемия идут вместе;
- будущее терапии, вероятно, за комбинированной моделью: метаболическая коррекция + работа с микробиотой + таргет на клеточную энергетику.
Если коротко: сахар - это верхушка айсберга.
Источники
- Yu X, Li M, Li H. The role of gut dysbiosis and mitochondrial dysfunction in type 2 diabetes: Insights on pathogenesis, intervention and future perspective. Biomedicine & Pharmacotherapy. 2025;193:118846. doi:10.1016/j.biopha.2025.118846.
- Wu J, et al. Targeting the gut microbiota and its metabolites for type 2 diabetes mellitus. Front Endocrinol (Lausanne). 2023;14:1114424.
- Que Y, et al. Gut bacterial characteristics of patients with type 2 diabetes mellitus and the application potential. Front Immunol. 2021;12:722206.
- Chong S, et al. A systematic review on gut microbiota in type 2 diabetes mellitus. Front Endocrinol (Lausanne). 2024;15:1486793.
- Pinti MV, et al. Mitochondrial dysfunction in type 2 diabetes mellitus: an organ-based analysis. Am J Physiol Endocrinol Metab. 2019;316(2):E268-E285.
Анализ: Углеводная НЕзависимость



